梁雪早医生的科普号
- 精选 医生,我妈要拿畸胎瘤的胎回去做法事。。。
一个畸胎瘤的患者入院后神神秘秘地问我“医生,我什么时候手术,我妈说要约法师,把畸胎瘤里面的胎拿回去做法事”不相信鬼神论的我听了也瞬间鸡皮疙瘩掉一地。那么,畸胎瘤里面有“胎”吗?当然,没有啦!畸胎瘤是卵巢生殖细胞瘤的一种,也是最常见的一种,95%以上都是良性的。它是由多胚层组织构成的,也因为有多个胚层组织,所以畸胎瘤可以有多种“成分”,比如毛发、牙齿、脂肪、骨头等等,也许也是因为这样才叫“畸胎瘤”,但是里面是没有正常胚胎的。畸胎瘤分为成熟畸胎瘤和未成熟畸胎瘤。成熟畸胎瘤约占95%,属于良性肿瘤,可以发生在任何年龄的女性,20-40岁最常见。一般是单侧的。未成熟畸胎瘤是恶性肿瘤,约占1%-3%,多见于年轻患者,平均年龄11-19岁。超声一旦诊断畸胎瘤,原则上都需要手术治疗,但是<2厘米的畸胎瘤如果手术的话,术中有可能找不到病灶,这个时候医生可能告诉你暂时不需要手术,叫你定期复查。
梁雪早 医师 佛山市第一人民医院 妇科533人已读 - 典型病例 子宫都切了,还要做妇科检查?还要做妇科超声?
2023年大年初三,值班,一位60岁的阿姨因为前一天晚上睡不着,辗转反侧,早上起来下腹痛来就诊。经过一轮的检查和查体,考虑为右侧附件区混合包块,不排除恶性,大小约101213cm,盆腹腔积液性质待查。详细询问病情,原来阿姨10年前因为子宫肌瘤做了阴式的全子宫切除术,手术后无不适,就没有复诊,阿姨错误地以为自己子宫、卵巢和输卵管全部都切掉了,所以没有把妇科检查放在心上。腹痛、超声提示附件区混合包块、盆腹腔积液性质待查,不排除肿物破裂出血,所以做了探查手术,术中发现卵巢肿物表面有个破口,在出血,盆腹腔积血积液大约1000ml。因为有前次的手术史,阿姨的手术很棘手,如我们所预测的,术后病理回来为恶性肿瘤。卵巢恶性肿瘤早期临床症状不明显,通过定期的超声检查可以发现,早期与晚期的预后也相差甚远。所以提醒大家,只要有卵巢在,都应该定期行超声检查。早发现,早诊断,早治疗十分重要啊。
梁雪早 医师 佛山市第一人民医院 妇科35人已读 - 医学科普 子宫肌瘤手术方式有哪些?
上一篇小文章说了哪里子宫肌瘤需要手术,今天聊聊手术方式有哪些?该怎么选?简单地分为子宫肌瘤剔除术和子宫切除术。子宫肌瘤剔除术呢,适用于年轻、有生育要求、希望保留子宫的患者。根据手术路径,常见的就有3种:腹腔镜子宫肌瘤剔除术(民间说的无创或者微创)、经腹子宫肌瘤剔除术、宫腔镜粘膜下子宫肌瘤剔除术、经阴道粘膜下子宫肌瘤剔除术(突入阴道的粘膜下肌瘤)。选用哪种手术方式要根据肌瘤大小、数量、位置以及医生的技术水平来决定。子宫切除术又分为全子宫切除术和次全子宫切除术。适用于没有生育要求、多发性子宫肌瘤且不接受肌瘤复发而需要再次手术的患者。手术路径也有腹腔镜和经腹,全子宫切除术者也可以选择经阴道路径。当然,随着机器人辅助手术技术的发展,不管是子宫肌瘤还是全子宫切除,都可以选择机器人手术。只是,对于普通大众而言,机器人手术的费用不菲。
梁雪早 医师 佛山市第一人民医院 妇科267人已读 - 医学科普 子宫肌瘤是啥?都要手术吗?👀
子宫肌瘤(uterinemyoma)是女性生殖器最常见的良性肿瘤,常见于30-50岁的女性,当然,可能跟当下的饮食习惯、健康体检意识相关,30岁以下的女性患子宫肌瘤也很常见。一旦发现子宫肌瘤就要做手术吗?非也!复合以下条件的子宫肌瘤需要手术干预:1.因肌瘤导致月经量过多,继发贫血;2.严重腹痛、性交痛或慢性腹痛、有蒂肌瘤扭转引起的急性腹痛;3.肌瘤体积大压迫膀胱、直肠等引起相关症状;4.因肌瘤造成不孕或反复流产;5.可以恶性病变。手术方式有哪些?见下期分解🔬
梁雪早 医师 佛山市第一人民医院 妇科197人已读 - 医学科普 疫情期间,教你如何面对磨人的小妖精-阴道炎
疫情期间,教你如何面对磨人的小妖精-阴道炎
梁雪早 医师 佛山市第一人民医院 妇科1292人已读 - 医学科普 吃药了才知道怀孕了,我的BB还能要吗?
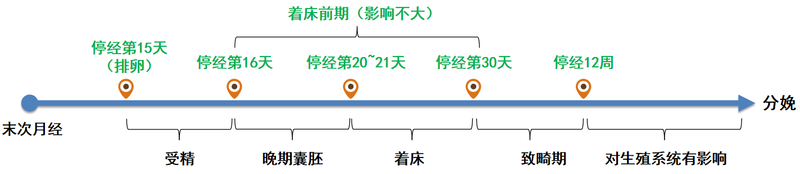
吃了药才知道怀孕了,我的孩子还能要吗? 首先来聊聊月经和排卵日的关系。月经周期是两次月经来潮的第1日的时间间隔,一般月经周期是21-35天,平均是28天,经期一般是2-8天。平时在门诊,医生问你最后一次月经是什么时候,问的是见血那天(也就是月经第1天),而不是月经干净那天哦。比如说月经是2020年1月1日,1月7日干净,你的末次月经就是2020年1月1日。排卵多发生在下次月经来潮前的第14天左右,以末次月经为2020年1月1日为例,如果月经周期是28天,那么排卵大概在2019年12月18日,就是1月1日往前数的第14天。 是不是整个孕期服用药物都对BB有影响呢?下面将用一幅图大概演示一下孕期啥时候吃药有影响、啥时候没有影响。以月经周期28天为例。 着床前期是什么意思呢?就是受精卵在输卵管形成后,从输卵管移动到子宫腔,种植到子宫内膜之前这一段时间。这个时候受精卵和母体还没有直接接触,所以服用该时期用药影响不大。 为什么着床前期至停经12周是致畸期呢?因为该时期BB各器官处于高度分化、迅速发育、不断形成的阶段,这个时候妈妈服用药物,药物毒性对影响BB细胞的分化,然后致畸。 停经12周后以后药物的致畸作用明显减弱,但是对BB尚未完全分化的生殖系统和神经系统的影响还会存在。 是不是在致畸期吃了所有的药物都对BB有影响呢? 不是的,药物对BB的危险性有等级之分,如果致畸期服用了A、B类的药物,一般认为对BB没有影响。 药物的等级怎么分呢? A级:临床对照研究(实际临床工作中的研究)无证据表明对BB有危害作用,属于无致畸药物,如维生素。 B级:动物实验研究(仅为动物研究阶段)表示对BB无危害,可以在医生指导下使用,比如:青霉素、红霉素、地高辛、胰岛素等。 C级:动物实验表示对BB有不良影响,需要在医生指导下权衡利弊使用,如庆大霉素、异丙嗪、异烟肼。 D级:充分证明对BB有危害性,迫不得已(可以理解为孕妇需要救命且无其他药物可以用的时候使用),如硫酸链霉素。 E级:充分证实会导致BB畸形,孕妇禁用,如甲氨蝶呤、乙烯雌酚。 为了避免这些问题,您应该怎么做呢?在备孕期间,如果不确定自己是否已怀孕,身体不适需要就医时,您应该告知医生自己在备孕,那已经怀孕的您在就诊的时候就必须要告诉医生自己怀孕啦。当然,对于育龄期女性,医生在诊治的过程中如果需要使用可能会BB有影响的药物时,也会询问您是否怀孕的。 如果自己还是不确定孕期服用药物对BB有没有影响,就及时咨询医生哦。
 梁雪早 医师 佛山市第一人民医院 妇科3人已购买
梁雪早 医师 佛山市第一人民医院 妇科3人已购买 - 医学科普 绝经也要做妇科检查哦
绝经=不用妇科检查? 绝经后是否真的不需要做妇科检查了呢? 多年不同房是否真的不需要做宫颈癌筛查了呢? 答案都是否定的。 在门诊的诊疗活动中,经常性的问题一句:“您最近有没有做宫颈癌筛查?”,得到的回答往往都是:“没做过,因为绝经后下面干干净净,也很少同房了,我认为不需要妇科检查了”。 但是,当绝经后“下面”不再“干干净净”的时候,可能就摊上大问题了。 2018年国家癌症中心报告提示在宫颈癌和子宫癌分别排名第6位和第9位。2018年全球癌症年报则指出,癌症临床早期的平均治愈率在80%以上,其中,早期宫颈癌的治愈率为100%。可是,该年报指出中国的癌症发病率、死亡率全球第一,这可能跟国民对癌症早期筛查的认知不足以及怕麻烦的心理有关。 尽管人们的生活水平提高了,但是很多女性,尤其是老年女性,对妇科相关的检查或多或少有排斥的心理,此外,很多民众对疾病的认知不够,对体检不够重视,尤其是农村以及绝经后的女性,如果没有症状,就不会去医院体检,她们中绝大部分的人从未进行宫颈癌的筛查。子宫颈癌的高发年龄是50-55岁,子宫内膜癌的平均发病年龄是60岁,50-60岁年龄段的女性又正是绝经的年龄,她们中大部分人认为绝经了只要没有阴道流血及腹痛的症状,就不需要妇科相关检查了,甚至有部分人即使绝经后有阴道流血,也不会就诊,因为她们身边的过来人告诉她们绝经期就是会出现“月经”不规则的。 不是每个人在准备“收经”的时候出现的“月经不规则”都是真的“月经不规则”,出现异常的阴道流血还是应该到医院检查哦。
梁雪早 医师 佛山市第一人民医院 妇科1799人已读





